In den vergangenen Tagen habe ich mich immer wieder gefragt, “wo liegt eigentlich das Problem?” Zu oft habe ich das Gefühl, dass viele Experten, Medien und Politiker mit den Zahlen ein Durcheinander haben und so mehr zur Verwirrung als zur Klärung beitragen. Deshalb hier der Versuch einer strukturierten Aufschlüsselung.
Eine Bitte an alle Leser: Ich suche Quellen (Webseiten, Videos [mit Minutenangabe], Interviews, etc.), welche meine Fragen entweder beantworten oder mit Zahlen unterlegen. Danke für die Zustellung. Gerne arbeite ich diese in den Text ein.
Ausgangslage: Die alljährliche Grippewelle
Haben wir signifikant mehr Grippefälle als sonst?
Die Schweiz verfügt über ein Meldesystem für Influenzaverdachte, das “Sentinella-Meldesystem”. Wöchentlich werden die gemeldeten, grippeähnlichen Erkrankungen registriert.
“Grippeähnliche Erkrankungen treten in unseren Breitengraden saisonal auf. Bisher konnte jeden Winter eine Grippewelle festgestellt werden. Von Jahr zu Jahr variieren aber deren Intensität, die Länge, die Art der zirkulierenden Virenstämme und die Auswirkungen auf die Bevölkerung. Um die Bevölkerung und die Ärzteschaft rechtzeitig über das Auftreten bzw. Eintreffen der Grippewelle und die Abdeckung durch die Grippeimpfstoffe informieren zu können, erstattet das BAG zwischen Oktober und April wöchentlich Bericht und gibt eine Risikobeurteilung ab.
Der Höhepunkt der Grippewelle 2019/20 ist in der Woche 6/2020 mit 329 Grippeverdachtsfällen pro 100 000 Einwohner aufgetreten. Die Inzidenz begann in der Woche sieben zu sinken.”
bag.admin.ch – 21. März 2020
Zur aktuellen Lage ergänzt das BAG:
Die aktuelle Situation rund um die COVID-19 Pandemie hat Einfluss auf die Datenerhebung für die grippeähnlichen Erkrankungen. Einerseits sind die Symptome von COVID-19 und einer Influenza-Erkrankung ähnlich. COVID-19 kann daher in die Statistik der grippeähnlichen Erkrankungen einfliessen. Andererseits verändert die aktuelle Lage das Verhalten von erkrankten Personen bezüglich Arztkonsultationen, was in der Interpretation der Daten ebenfalls berücksichtigt werden muss. Aus diesem Grund wird die Grippeüberwachung in Sentinella ab Woche 12 [= ab 16. März 2020] mit COVID-19 ergänzt.
bag.admin.ch – 21. März 2020 (Hervorhebung Autor)
Dass erst ab Mitte März COVID-19 ergänzt wird, erstaunt angesichts der schon länger angespannten Lage. Aber lassen wir das mal sein.
Wenn es sich bei COVID-19 um einen besonders aggressiven Virus handeln sollte, müsste sich dies in der Statistik deutlich erkennbar sein. Wie richtig bemerkt, sind die Daten um das aktuelle Verhalten zu korrigieren. Sollten sich die Zahlen nicht deutlich von der normalen Kurve abheben, hätten wir es mit einer Teilmenge der normalen Grippewelle zu tun.
Selbst die europäischen Daten zeigen bis zum 16. März 2020 keinen signifikanten Anstieg der Todesfälle – im Gegenteil. Die Zahlen liegen unter den Höchstwerten der Grippe-Winter 16/17. (Quelle)
Schritt 0: Wann hat man’s denn?
Was oder wer definiert, dass man mit COVID-19 infiziert ist?
Ist doch klar: Man muss das Virus im Körper entdecken. Das geschieht mit einem Test. Aber was misst dieser denn? Und wie können jene Personen zu den Betroffenen gezählt werden, die nicht getestet wurden?
Ein Problem ist in Italien ist z.B., dass “nur (noch?) Tests bei Personen mit Krankheitssymptomen durchgeführt, womöglich nur bei solchen, die ins Krankenhaus eingeliefert werden. Wenn die Stichprobenauswahl so ist, dass nur noch Schwerkranke überhaupt getestet werden, dann ist es auch kein Wunder, dass ein hoher Anteil der Getesteten auch stirbt. Alle Personen, die mit geringeren Symptomen zuhause liegen, und der bekannt hohe Anteil junger Menschen, der zwar infiziert und potenzieller Überträger der Krankheit aber selbst nicht erkrankt ist, wird nie als infiziert erfasst.” (Quelle)
Dazu gibt es Kritik, welche besagt, dass es sich bei COVID-19 nur um eine “Test-Seuche” handelt. Es werden also nicht Kranke gefunden, sondern “Test-Positive-Menschen”. (Quelle)
Die Frage ist also: Haben wir es hier mit einem speziellen Virus zu tun oder wird aus der normalen jährlichen Grippe ein spezielles Virus “herausgetestet”?
Schritt 1: Wer ist bedroht?
Sind alle Menschen gleich von COVID-19 bedroht oder lassen sich Gruppen ausschliessen oder als besonders gefährdet erkennen?
Zu berücksichtigen ist hier das oben beschriebene Phänomen, dass hier nur gemessene Fälle aufgeführt sind (oder wie wurde die Zuweisung auf COVID-19 vorgenommen?). Wer sich also nicht testen lässt, erscheint nicht in der Statistik.
Zunächst möchte ich wissen, ob alle Bevölkerungsschichten gleich von COVID-19 betroffen sind. Das BAG weist diesbezüglich diese Abbildung aus:
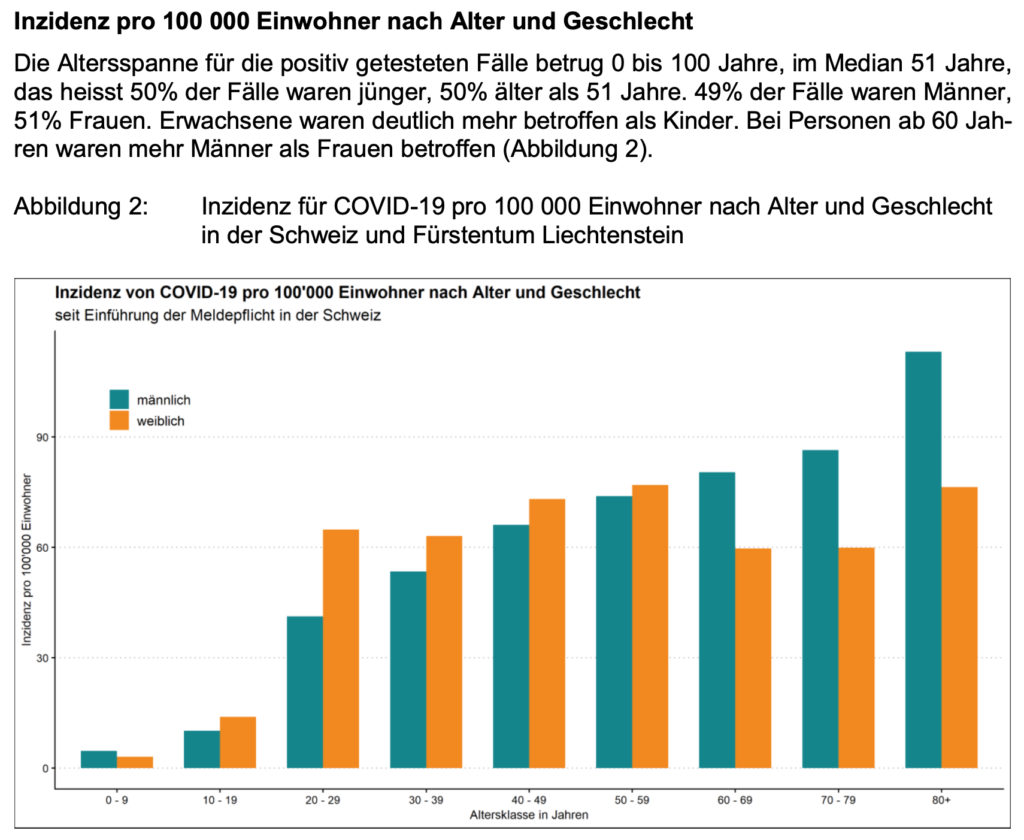
Erkenntnis: Kinder und Jugendliche sind unterdurchschnittlich von COVID-19 betroffen. Im Alter sind Männer gefährdeter als Frauen.
Vorausgesetzt, dass die Statistik die Realität abbildet, stellt sich mir daher die Frage, wieso Schulen geschlossen werden mussten? Das BAG liefert die Antwort selbst – und sie könnte politischer nicht sein. Die Weltwoche schreibt:
Für grosses Erstaunen sorgte die Aussage von Daniel Koch, dass man die Schulen in erster Linie wegen der besorgten Eltern geschlossen habe, denn die Kinder seien mit Sicherheit nicht die Haupttreiber der Epidemie.
Weltwoche 12/2020
Ergänzend dazu ein aufschlussreicher Passus aus der Klinik für Infektiologie/Spitalhygiene des Kantonsspitals St.Gallen:
“[I]ch habe beim Bund nachgefragt: Niemand hatte für diese Entscheidung [die Schulen zu schliessen] eine wissenschaftliche Basis. Man hat es eingeführt, weil die anderen Länder es auch eingeführt hatten. Aber wenn wir jetzt davon ausgehen, dass vielleicht ein grosser Teil der Kinder rasch angesteckt wird (und das lassen uns die epidemiologischen Zahlen) so könnte es mindestens theoretisch sein, dass es am besten wäre, wenn unsere Kinder möglichst rasch immun werden. Denn zwei Dinge wissen wir bestimmt: Wenn viele Kinder immun werden, wird sich die Krankheit viel langsamer ausbreiten. Genau das, was wir wollen. Und was wir auch wissen: Kinder werden nicht schwer krank und sterben nie an der Krankheit.”
Prof. Dr. med. Pietro Vernazza, Chefarzt der Infektiologie
Wie steht es z.B. mit bereits angeschlagenen Personen? Könnte es sein, dass diese das Virus einfacher empfangen als z.B. kerngesunde Personen mit einem gut funktionierenden Immunsystem?
Da gibt es aber Widerspruch:

“Demnach wären in Korea 30 Prozent der Infizierten zwischen 20 und 29 Jahre alt, in Italien dagegen nur 3,7 Prozent? Ganz schön unterschiedlich, die Asiaten und die Europäer? Nein, das sind sie natürlich nicht: Diese seltsame Verteilung der Infizierten zu den allerältesten Bevölkerungsgruppen hin kommt dadurch zustande, dass in Italien überhaupt nur diese Altersgruppen getestet werden.
Wenn aber keine 20- bis 29-Jährigen getestet werden, weil diese (fast oder gar) nie erkranken, dann ist es auch kein Wunder, dass in diesem Alter keine Infizierten gefunden werden. Dass es überhaupt noch den Prozentsatz von 3,7 gibt, hat den historischen Grund, dass eben zu Anfang der Epidemie noch über alle Altersgruppen hinweg getestet wurde.”
rubikon.news
Weitere Auswertungen sind mir nicht bekannt. Auf welche sollten wir uns nun verlassen? Gibt es Unterschiede nach Region? Oder gibt es eine “normale” Bedrohung für alle Menschen? Gäbe es sie, könnte man sich auf die grossen “Virenschleudern” konzentrieren und andere getrost wieder in die Schule schicken.
Man kann daher den Jungen auch nicht wirklich böse sein, wenn sie sich den Ratschlägen entziehen und nicht zuhause bleiben, sondern weiterhin Party machen. Das BAG sagt ja selbst, dass sie nicht die Treiber sind! So What?
Es kommt aber noch schlimmer: “Die Covid-19 Tests sind mit einer falsch-positiv-Rate von 47 Prozent extrem fehleranfällig. Dies zeigt eine am 5. März veröffentlichte wissenschaftliche Auswertung von Zahlen aus China.” (Quelle)
Oder ist es so, wie in der Kritik (siehe oben) geäussert: COVID-19 hat, wer danach getestet wird? Hat jemand eine Quelle, welche aufschlüsselt, wie viele der getesteten Personen ein NEGATIVES Resultat auf COVID-19 aufweisen?
Wie zum Teufel kann man dann so weitreichende Entscheidungen treffen, wenn die Datengrundlage so unsicher ist?
Schritt 2: No-Go Areas
Wie und Wo wird das Virus übertragen?
Mit der Schliessung von Restaurants, Bars, Coiffeursalons, Kleidergeschäfte, etc. und dem Verbot von Veranstaltungen ging der Bundesrat davon aus, dass das Virus bei solchen Gelegenheiten verbreitet wird. Zahlen dazu konnte er keine nennen. Wir wissen also nicht, ob diese Massnahme gerechtfertigt ist oder ob sie nur aus dem “Hohlen Bauch” heraus erfolgt. Dass dies relevant ist, zeigt der Blick auf den volkswirtschaftlichen Schaden, den der Bundesrat damit verursacht.
Vielleicht ist es ja so, dass das Virus primär im privaten Rahmen, beim Besuch des Nonno aus Italien oder der Geburtstagsparty übertragen wird? Vielleicht würden ja auch die normalen Massnahmen (Hände waschen, Abstand halten, etc.) ausreichen?
Auf jeden Fall wäre das der Moment gewesen, wo man Grenzen hätte schliessen bzw. Grenzübertritte genau hätte prüfen müssen. Ohne negativen COVID-19 Test der letzten 3 Tage wäre niemand mehr über die Grenze bzw. ins Land gekommen. Viel wäre uns erspart geblieben.
Schritt 3: Wenn man’s hat, was hat man dann?
Hat man als COVID-19 infizierter Mensch ein Problem?
In den Medien steigen die Zahlen der infizierten Personen. Angst macht sich breit. Zu Recht? Muss jeder infizierter Mensch sich Sorgen machen, dass er auf der (überlasteten) Intensivstation endet oder sogar stirbt?
Wenn ich mich richtig erinnere, weisen 80% der infizierten Personen eine schwache Ausprägung aus. Viele merken gar nicht, dass die COVID-19 haben (weil sie nicht getestet werden). Bei anderen sind die Symptome sehr ähnlich wie bei einer “normalen” Grippe.
Was offenbar ein Problem ist, ist die Viralität bzw. die Übertragbarkeit. Die kann aber mit ein paar grundlegenden Hygienevorkehrungen eingedämmt werden (Hände waschen, Abstand halten, desinfizieren, Gesichtskontakt meiden).
Das zweite Problem ist die Inkubationszeit, welche mit 14 Tagen erstaunlich lang (?) ist. Während dieser Zeit kann man das Virus weitergeben. Wer 14 Tage nach einer möglichen Ansteckung noch nicht krank wurde, gilt als “sauber” (sonst müsste die Quarantäne verlängert werden). Gibt es eigentlich Viren mit ähnlich langer Inkubationszeit?
Ist man nach diesen 14 Tagen eigentlich immun? Hier scheint es zwei sich widersprechende Aussagen zu geben. Die einen sprechen von “Herdenimmunität” einer Gesellschaft, während die anderen davon sprechen, dass eine Immunität gegenüber COVID-19 nicht möglich sei.
Schritt 4: Houston, I have a problem!
Welche kranken Personen werden in die Spitäler eingewiesen?
“Flatten the Curve!” Es geht also darum, dass das sehr staatsnahe Gesundheitssystem nicht überlastet wird. Der Staat verteidigt mit seinen Massnahmen also sein eigenes System. Und hier hat er versagt (Quelle). Das gilt es im Hinterkopf zu behalten.
Interessanterweise finde ich kaum Zahlen über die an die Spitäler überwiesenen Patienten, welche auf COVID-19 positiv getestet wurden. Wir hören zwar immer wieder, wie nahe an der Kapazitätsgrenze die Spitäler arbeiten, aber kaum, ob die Situation primär wegen COVID-19 eingelieferter Patienten entstanden ist.
Nur so als Einschub. Wir hatten letzten November mit einem Spital zu tun und stellten fest, dass dieses – zumindest auf der besuchten Abteilung – an der Kapazitätsgrenze arbeitet. Wenn die Situation schon so angespannt ist, dann braucht es nicht mehr viel und die Abteilungen sind überlastet.
Ich möchte also gerne folgende Fragen beantwortet haben:
- Wie hoch beträgt die grundsätzliche “Überkapazität” (oder Reserve) in den Spitälern (schweizweit)? Wurde diese allenfalls in den letzten Jahren aus finanziellen Gründen reduziert?
- Wie viele COVID-19 Patienten werden täglich in die Spitäler eingewiesen?
- Lassen sich die Patienten einer Gruppe (Alte, Junge, Männer, Frauen, Vorbelastete) zuweisen und lässt sich daraus ein Muster ableiten, welche Bevölkerungsschichten speziell zu schützen sind?
- Welches sind die im Zusammenhang mit COVID-19 geforderten Behandlungen sowie die dazu nötigen (kritischen) Mittel?
- Wie lange bleiben die COVID-19-Patienten im Schnitt?
- Wie viele (genesene) Patienten werden täglich aus den Spitälern entlassen?
- Wie viele der einst eingewiesenen Patienten können das Spital (mehr oder weniger) gesund verlassen?
- Wie hoch beträgt die Auslastung der Spitäler aktuell?
- Für wie viele Tage reichen diese Mittel bei gleichbleibender Belastung?
Erhaltene/Gefundene Infos:
- Schweizweit verfügbar: rund 800 Betten für Intensivpatienten (IPS – Intensivpflegestationen), kann auf ca. 1’200 erhöht werden.
- Im Inselspital, dem drittgrössten Spital der Schweiz, waren in den letzten Tagen nie mehr als 15 Patienten hospitalisiert, dies obwohl rund 200 Personen positiv getestet wurden. Alle verfügen über Ersterkrankungen. COVID-19 verschlimmert zwar deren Situation, tritt aber stets nachgelagert auf. Es würde damit reichen, die über 65-jährigen mit Ersterkrankungen zu schützen und den Rest “durchseuchen” lassen.
Schritt 5: Wenn der Tod früher kommt
Welche Bevölkerungsgruppe sterben wegen COVID-19?
Hier wissen wir, dass fast alle ausgewiesenen COVID-19-Todesfälle bei alten und/oder gesundheitlich vorbelasteten Personen auftreten. Deshalb sollen Personen über 65 Jahre auch zuhause bleiben und sich einer Selbst-Quarantäne unterstellen. Das ist so einfach verständlich, dass es sogar die Politik versteht.
Dabei wird nicht ausgewiesen, ob der Tod wegen COVID-19 eintritt oder wegen eines anderen Gebrechens und COVID-19 einfach nur als “anwesend” getestet wurde. Das ist wichtig, um die effektive Mortalität des Virus einschätzen zu können. Wäre sie extrem gering, könnten wir viel ruhiger schlafen. Würden aber alle Tode auf COVID-19 positiv getestet (siehe oben!) und COVID-19 nicht todbringend, würde das Virus völlig überschätzt – was natürlich medial vielleicht sogar wünschenswert ist, damit sich die Politik positiv in Szene setzen kann. Aber das ist eine andere Geschichte.
Banal verglichen: Wenn man bei einem Toten feststellt, dass er z.B. ein Ekzem hat, würde man ja auch nicht behaupten, dass er daran gestorben ist. Bei COVID-19 könnte dieser Trugschluss aber passiert sein. Man möge mich korrigieren!
Inzwischen ist jedoch klar, dass bestimmte Regionen in Norditalien, d.h. diejenigen, die mit den härtesten Sperrmaßnahmen konfrontiert sind, deutlich erhöhte Tagessterblichkeitszahlen aufweisen. Es ist auch bekannt, dass in der Region Lombardei 90% der testpositiven Todesfälle nicht auf der Intensivstation, sondern meist zu Hause auftreten. Und mehr als 99% dieser Todesfälle haben schwere gesundheitliche Vorerkrankungen.
Professor Ioannidis und Bhakdi
Auch zu beachten ist die Tatsache, dass ein an COVID-19 gestorbener Mensch alle vorherigen Phasen mit der entsprechenden – zu seinen Ungunsten ausgefallenen – Wahrscheinlichkeit hat durchlaufen müssen.
Sehr “kreativ” ist die Zählweise in der Lombardei: “Angelo Borrelli, Leiter der Zivilschutzbehörde Italien, hat bei einer Pressekonferenz gesagt: “Ich möchte aber nochmal darauf hinweisen, dass wir alle Verstorbenen zählen, dass wir nicht unterscheiden zwischen Corona-Infizierten die gestorben sind und denen die wegen das Coronavirus gestorben sind“. (Quelle, Quelle: “Italy: Only 12% of “Covid19 deaths” list Covid19 as cause“)
Selbst das ‘Robert-Koch-Institut’ (RKI) zählt genauso (Quelle).
Er wäre also (im schlimmsten Fall):
a) Teil einer besonders bedrohten Bevölkerungsschicht;
b) zur falschen Zeit am falschen Ort und hielte die Hygienemassnahmen nicht ein;
c) Teil der 20%, bei denen das Virus sich gesundheitlich signifikant äussert;
d) Teil jener x%, welche sogar in ein Spital eingewiesen werden müssen;
e) Teil jener, welche (zudem?) gesundheitlich vorbelastet sind;
f) Teil jener x%, für die es keine notwendigen Behandlungsmittel (mehr) gibt;
g) Teil jener >90% Bevölkerungsschicht, welche an ihren Krankheiten sterben.
Nun kann man rechnen (meine Annahmen, Fakten willkommen):
a = 20%
b = 50%
c = 20%
d = 10% (in Italien sterben 90% ausserhalb des Spitals, siehe oben)
e = 30%
f = 10% (steigend?)
g = 90%
Multipliziert ergibt dies 0.0054%. Auf 8’500’000 Bewohner der Schweiz sind das 459 Tote. Das sieht mir nicht nach einer Über-Mortalität aus.
Validierung: “Wenn die Schweiz mit ihren 8,5 Mio. Einwohnern die Todesrate im Corona-Kerngebiet, der chinesischen Provinz Hubei mit 57 Mio. Einwohnern und aktuell 3.133 Corona-Opfern (Stand 20. März 2020) erreicht, kommt sie auf 463 Todesfälle. Es müsste mehr als fünfmal so viele Corona-Tote geben, um nur die Mortalität der Grippewelle von 2015 zu erreichen, die geräuschlos an uns vorübergegangen ist und an die sich heute niemand mehr erinnert.” (Quelle)
Selbst in der offiziellen Statistik des BfS sieht man keinen signifikanten Anstieg an Todesfällen im Jahr 2020. Bei den über 65-jährigen bleibt es im Rahmen der üblichen Schwankungen. Bei den jüngeren (unter 65) bewegen wir uns am unteren Rand. Vermutlich wird diese Zahl bald unter den statistisch signifikanten Durchschnittswert fallen.
Fazit
Es gibt viele Stellschrauben an denen man drehen könnte – wenn die Zahlen vorliegen würden. Flächendeckende Massnahmen wären damit nicht nötig. Aber eben wie so oft, wenn man keine Daten hat, schiesst man mit der grossen Kanone. Vielleicht wäre aber auch der chirurgische Eingriff möglich?
Weitere Quellen
- Wo ist die Evidenz?
- Das Killer-Virus in Zahlen
- Hartes Vorgehen in Corona-Krise trotz unzuverlässiger Daten?
- Covid-19: Propaganda und Manipulation
- Offener Brief von Professor Sucharit Bhakdi an Bundeskanzlerin Dr. Angela Merkel
- Potential False-Positive Rate Among the ‘Asymptomatic Infected Individuals’ in Close Contacts of COVID-19 Patients
- ITALY’S HIGH DEATH TOLL FROM COVID-19 IS A RESULT OF MILD FLU SEASON
- Wir jagen vor lauter Hysterie und Manipulation durch die Medien inzwischen einen „Corona-Geist“
- Coronasterblichkeit hat mit Luftverschmutzung zu tun


Pingback: Corona-Krise – Eine machbare, vertretbare Lösung | Blog der unbequemen Fragen
Pingback: Corona-Krise – Eine machbare, vertretbare Lösung snbchf.com
Gefühlsmässig bin ich bei Ihnen. Nüchtern gedacht sorge ich mich auch, dass die Massnahmen unnötig schwer sind. Aber: falsch sind sie nicht. Das zeigt das folgende Rechenbeispiel, das (fast) ohne Annahmen auskommt.
Im Tessin als meistbetroffenem Kanton sind zur Zeit (1.4.) etwa 0.6% der Bevölkerung positiv getestet (2’000 von 350’000). Davon sind 400 hospitalisiert, wovon 80 in Intensivpflege (bei 100 Plätzen).
Die grosse Frage ist die Dunkelziffer. Sind im Tessin 0.6% oder 6% der Bevölkerung infiziert und damit absehbar immun? Generell höre ich von einer Dunkelziffer (positiv getestet plus positiv ohne Test) von 2-3x die Zahl der positiven Tests. Die grösste Zahl, die mir begegnete, war 10x. Selbst das entspricht aber erst 6% der Bevölkerung. Von da ist es noch ein weiter Weg bis zur Durchseuchung!
Erschwerend kommt hinzu, dass bei schweren Verläufen je 1-2 Wochen zwischen Test und Hospitalisierung, und zwischen Hospitalisierung und Intensivstation liegen. Das bedeutet, dass die Zahl der Patienten in Spitalpflege aufgrund der heutigen Infektionen noch deutlich zunehmen wird, selbst wenn wir gar keine Neuinfektionen mehr haben.
Besseres Zahlenmaterial werden die neu verfügbaren Antikörpertests bringen, wenn man damit z.B. eine repräsentative Stichprobe im Tessin macht. Dadurch wüsste man die effektiven Hospitaliserungs- und Sterberaten, sowie die bereits erreichte Immunität pro Altersgruppe. Eventuell liesse sich aufgrund dieser Daten auf das Modell Eichenberger/Straubhaar umschwenken. Solange wir aber davon ausgehen müssen, und das müssen wir aufgrund aller bisherigen Zahlen, dass selbst im Tessin die Durchseuchung erst im tiefen einstelligen Bereich liegt, gibt es kaum einen anderen Weg, als die Neuinfektionen runterzubringen, bis R0 < 1.
Eine zweite Frage ist, ob die heutigen Massnahmen nicht über das Ziel hinausschiessen. Mit Sicherheit ungesund sind Chorproben, Fangesang an Fussball-Spielen, laute Siegesfeiern und feuchtfröhliche Nachtclubs mit lauter Musik, wo man sich nur aus der Nähe mit Schreien verständigen kann. Aber wie einschneidend die Massnahmen sein müssen bzw. wie locker sie sein dürfen, zeigt sich erst in den kommenden Wochen.
Sind die 400 hospitalisierten Personen einzig aufgrund COVID-19 in Pflege und ist COVID-19 dabei entscheidend oder einfach “Nebengeräusch”? Die gleiche Frage habe ich zu den IPS-Patienten.
Die Durchseuchung lässt sich aber nicht mit Ausgangssperren und allerlei Verboten erreichen – im Gegenteil! Hier bräuchten wir (schon lange) grössere Freiheiten für die grundsätzlich Gesunden.
Ich sehe keinen Anlass, daran zu zweifeln, was man weiss: die Altersabstufung des Risikos für einen schweren Verlauf und die Risikofaktoren. Das wird auch bei den Hospitalisierten so sein. Die Frage ist einfach, sind 10x bis 100x so viele Hospitalisierte akzeptabel, um von der heutigen Immunität von 0.6% bis 6% eine Durchseuchung von 60% zu erreichen.
Ich teile Ihre Meinung zur Durchseuchung vollständig. Das kommunizierte Ziel mit “wir bremsen, aber können es nicht ausrotten” führt zusammen mit den heutigen Massnahmen in die ökonomische Katastrophe, da wir dann viel zu lange mit der Epidemie ringen. Ich würde davon ausgehen, dass sich der Krisenstab Szenarien offenhält, um zum Zeitpunkt X auf ein definitives Ziel einzuschwenken, z.B.:
Elimination à la Südkorea (aggressives Bekämpfen aller neuen Seuchenherde)
Durchseuchung à la Schweden (Modell Eichenberger/Straubhaar/Uri)
Lockern der Massnahmen bis zu einem Punkt, wo die Wirtschaft normal läuft und die Epidemie sich nicht weiter verstärkt (ich glaube eher nicht, dass es diesen Punkt gibt)
Zur Zeit ist die Datenlage noch zu unklar, um das klar sagen zu können. Erfolgbeispiele gibt es ehrlicherweise vorerst nur mit dem Ausrottungsmodell.
Pingback: La Suisse – Le Malade imaginaire oder “Planet Gaga” | Blog der unbequemen Fragen
Die besten Quellen zur dieser “Pandemie” :
https://swprs.org/
und
das Buch von Dr. Karina Reiss/Prof.Dr. Sucharit Bhakdi “Corona, Fehlalarm” (Goldegg Verlag)